الورم الميلانيني
Melanoma
الورم الميلانيني هو أخطر أنواع سرطان الجلد حيث يتطور في الخلايا المسؤولة عن إنتاج الميلانين (Melanin) وهو الصباغ الذي يعطي الجلد لونه، وقد يتطور الورم الميلانيني داخل مقلة العين ونادرًا ما يتطور في الأعضاء الداخلية مثل الأمعاء.
ليس معروفًا بالتحديد حتى الآن السبب الذي يؤدي إلى ظهور أنواع مختلفة من الميلانوم، لكن التعرض للأشعة فوق البنفسجية الصادرة من الشمس يزيد من احتمال الإصابة بسرطان الجلد من نوع الميلانوم (Melanoma).
أعراض الورم الميلانيني
قد ينشأ الميلانوم في أي مكان من الجسم ولكن غالبًا ما تكون مناطق الجلد التي تعرضت بشكل كبير لأشعة الشمس، مثل: الظهر، أو الساقين، أو الذراعين أو الوجه أكثر عرضة لتطور الميلانوم، وقد يظهر الميلانوم أيضًا في المناطق التي لم تتعرض كثيرًا لأشعة الشمس مثل: القدمين، أو اليدين أو على أسطح الأظافر.
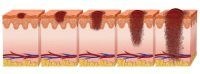
الميلانوما - المراحل المبكرة والمراحل المتقدمة
العلامات الأولية التي ترافق الميلانوم تشمل حصول تغيرات في شامة أو وَحمة موجودة على الجلد، أو نشوء ورم جديد ذي مظهر غريب على الجلد، وتشمل ما يأتي:
1. الشامات العادية
تكون الشامات أو الوَحْمات العادية ذات لون متجانس عادةً بنّي أو أسود لها حدود واضحة تفصل بينها وبين نسيج الجلد العادي الذي يحيط بها، شكلها بيضوي أو دائري ويبلغ قطرها نحو 6 ملليمتر بالمعدل كقطر الممحاة الموجودة في طرف القلم.
لدى غالبية الناس شامات يتراوح عددها عادةً بين 10 - 40 شامة في المعدل حيث ينشأ معظمها قبل بلوغ سن العشرين، وبالرغم من إمكانية تغير مظهر الشامة على مر السنين أو حتى اختفاء بعضها مع تقدم العمر.
بعض الأشخاص لديهم شامة واحدة كبيرة يزيد قطرها عن 12 ملليمتر، أو شامات مسطحة دون حدود واضحة ولونها غير متجانس ويكون البني ممزوجًا بالأحمر أو الزهري.
هذه الشامات تدعى باللغة الطبية شامات أو وحمات خَلَلِ التَّنَسُّج (Dysplastic Nevi)، وهي شامات أكثر عرضة لأن تصبح سرطانية خبيثة مع الوقت مقارنةً بالشامات العادية.
2. شامات شاذة قد تدل على ميلانوم
خصائص الشامات الشاذة غير العادية أو الغريبة التي قد تدل على وجود ميلانوم أو سرطان جلد من نوع آخر، موصوفة وفقًا لِدليل (A - B - C - D – E) الذي وضعه المركز الأمريكي لدراسة الأمراض الجلدية، حيث:
- A شكل غير متماثل (Asymmetry): ابحث عن شامات لها أشكال غير واضحة، مثل نصفي شامة غير متماثليّ الشكل.
- B حدود غير منتظمة (Border): ابحث عن شامات حدودها غير منتظمة، أو مسننة أو لها نتوءات، وهي المميز الأوضح والأبرز للميلانوم.
- C تغييرات في اللون (Color): ابحث عن شامات ذات ألوان مختلفة أو ذات لون غير متجانس.
- D القطر (Diameter): ابحث عن شامات يزيد قطرها عن 6 ملليمتر.
- E تتغير مع الوقت (Evolving): ابحث عن شامة تتغير مع مرور الوقت، مثل: تغير حجمها، أو لونها أو شكلها.
3. التغيير في الشامة
قد يشمل أيضًا ظهور علامات جديدة، مثل: تهيج موضعي (Local Irritation)، أو نزف (Bleeding)، وثمة تغيُرات أخرى تثير الشكوك والشبهات قد تطرأ في الشامة تشمل:
- ظهور قشرة على الشامة.
- حكّة.
- تغييرات في ملمس الشامة مثل تصلّبها أو تكتلها.
- انتشار الصباغ من الشامة إلى الجلد الذي يحيط بها.
- تنقيط سائل أو نزف منها.
يختلف مظهر الشامة الخبيثة من حالة إلى أخرى بعضها قد يظهر مع كل العلامات أو الخصائص المذكورة أعلاه، بينما قد تظهر أخرى مع ميزة شاذة واحدة أو اثنتين.
4. الميلانوم الخفيّ
قد يتطور الميلانوم في مناطق من الجسم تعرضت لكمية قليلة من أشعة الشمس، أو حتى لم تتعرض لها إطلاقًا، مثل: الفراغ بين أصابع القدمين أو أصابع اليدين، أو على كفتيّ القدمين، أو فروة الرأس، أو الأعضاء التناسلية.
الأورام في هذه المناطق تدعى أحيانًا ميلانوم خفي غير مرئي؛ لأنها تظهر في مناطق الجسم التي لا يخطر في بال معظم الناس فحصها، حيث يظهر الميلانوم لدى الأشخاص ذوي البشرة الداكنة اللون في الأماكن الخفية عادةً.
ويشمل الميلانوم الخفي ما يأتي:
- ميلانوم تحت الظفر.
- ميلانوم في جوف الفم، وفي الجهاز الهضمي، وفي الجهاز البولي أو في المهبل.
- ميلانوم داخل مقلة العين.
أسباب وعوامل خطر الورم الميلانيني
الميلانوم هو أحد أنواع السرطان الأخطر والأكثر تسببًا للموت، وبالرغم من كونه المسؤول عن النسبة الأصغر من مجموع حالات سرطان الجلد إلا أنه يؤدي إلى أكبر عدد من حالات الوفاة، وهذا بسبب كونه الأكثر ميلًا للانتشار في الجسم والتفشي في أنحاء أخرى منه، بالإضافة إلى ذلك هناك ارتفاع في شيوع وظهور حالات الميلانوم.
يبدأ الميلانوم بالتكوّن نتيجة لخلل في عملية إنتاج الميلانين في الخلية الميلانينية والذي يشكل لون الجلد، في الوضع الطبيعي تتطور خلايا الجلد تحت رقابة وبطريقة منظمة فالخلايا الجديدة تدفع بالخلايا الهرمة نحو سطح الجلد حيث تموت وتتساقط.
هذه العملية تجري بمجملها تحت رقابة الحمض النووي الريبوزي المنزوع الأكسجين (Deoxyribonucleic acid - DNA) وهي المادة الوراثية التي تحتوي على التعليمات لأية عملية كيميائية وبيولوجية تجري في الجسم، وفي حالة تلف هذه المادة تنمو الخلايا الجديدة دون رقابة أو سيطرة وقد تشكل في نهاية المطاف ورمًا أو كتلة من الخلايا السرطانية.
وتشمل أبرز الأسباب ما يأتي:
1. الأشعة فوق البنفسجية والميلانوم
مصدر الأشعة فوق البنفسجية هو الشمس، حيث يقسم الضوء فوق البنفسجي إلى ثلاثة أطوال موجات، مثل: الأشعة فوق البنفسجية من النوع أ، والأشعة فوق البنفسجية من النوع ب، والأشعة فوق البنفسجية من النوع ج.
فقط الأشعة فوق البنفسجية من النوع أ والأشعة فوق البنفسجية من النوع ب تصلان إلى الكرة الأرضية، بينما يتم امتصاص الأشعة فوق البنفسجية منم النوع ج بشكل كامل بواسطة طبقة الأوزون، وهي طبقة طبيعية تغلف الكرة الأرضية وتشكل مصفاة للأشعة فوق البنفسجية.
كما تنتج مصابيح وأسرة التسفع أيضًا أشعة فوق بنفسجية.
تسبب الأشعة فوق البنفسجية من النوع ب تغييرات ضارة في الحمض النووي المنزوع الحمض الريبوزي الموجود في خلايا الجلد، بما فيها تفعيل جينات ورمية يمكن أن تحوّل الخلايا السليمة إلى خلايا سرطانية.
أما أشعة فوق البنفسجية من النوع أ فهي تتلف عادةً خلايا إنتاج الميلانين وتؤدي إلى الميلانوم.
تكون الأشعة فوق البنفسجية شديدة بشكل خاص على طول خط الاستواء وفي المناطق الواقعة على خطوط الطول المرتفعة جدًا، بغض النظر عن المكان الذي يعيش فيه الإنسان، فإن بشرته تمتص الأشعة فوق البنفسجية في كل مرة يخرج فيها إلى الهواء الطلق، إلا إذا كان يرتدي ملابس واقية تحميه من الأشعة أو يضع كريمًا واقيًا يصفّي الأشعة.
2. عوامل أخرى مسببة للميلانوم
الأشعة فوق البنفسجية ليست هي المسبب الوحيد لجميع حالات الميلانوم، وخاصةً الحالات التي يظهر فيها السرطان في الأماكن الخفية من الجسم والتي لا تتعرض لأشعة الشمس، هذا الأمر يدل على وجود عوامل إضافية تساهم في زيادة خطر الإصابة بالميلانوم.
العوامل التي قد تزيد من خطر الإصابة بسرطان الميلانوم تشمل:
- البشرة فاتحة اللون.
- التعرض في الماضي لعدد كبير من الحروق بأشعة الشمس.
- التعرض المفرط لأشعة الشمس.
- العيش في المناطق المغمورة بأشعة الشمس أو المناطق الواقعة على خطوط الطول المرتفعة.
- الشامات أو الوحمات.
- تاريخ عائلي من الإصابة بسرطان الجلد.
- جهاز مناعي ضعيف.
- التعرض لعوامل محفزة للسرطان.
- اضطرابات واعتلالات وراثية نادرة.
مضاعفات الورم الميلانيني
إذا تم تشخيص سرطان الجلد في مرحلة لاحقة فقد يظهر على المريض عدة مضاعفات، تشمل ما يأتي:
- عدوى قرحة الجلد.
- نخر وألم في الجلد.
- الوذمة اللمفاوية والتي هي حالة تتعطل فيها الغدد الليمفاوية للمريض وتتراكم السوائل في الأطراف.
تشخيص الورم الميلانيني
يتم اكتشاف السرطان أحيانًا من خلال النظر إلى البشرة، لكن التشخيص الدقيق يتم فقط بعد أخذ خِزْعة، خلال هذا الإجراء يقوم طبيب الجلد بإزالة عيّنة من نسيج جلد الشامة المشبوهة، ويتم فحص العينة على يد اختصاصي.
إذا تم تشخيص الإصابة بسرطان الميلانوم، تكون المرحلة التالية تحدد مدى انتشار السرطان أو تدريجه، حيث يتم تدريج الميلانوم وفقا للسّـُمْك والعمق.
في الماضي القريب كان الأطباء الجراحون يزيلون أكبر عدد ممكن من العقد اللمفية للتأكد من عدم وجود خلايا سرطانية داخل هذه العقد، لكن هذا الإجراء كان يزيد من خطر الإصابة بوذمة لمفية وهي تورم شديد الخطورة بالإضافة إلى أعراض جانبية أخرى.
لهذا السبب تم ابتكار إجراء جديد بهدف إيجاد العقد اللمفية الأولى التي تستنزف السوائل من الأورام الخبيثة، وبالتالي فهي أولى العقد التي سيتطور فيها السرطان، فإذا كانت العقد المنتزعة خالية من السرطان يكون احتمال إصابة العقد المتبقية بخلايا سرطانية متدنيًا جدًا ولا يكون ثمة داع لإزالتها.
يتم تدريج الميلانوم في درجات من صفر (0) إلى أربعة (IV):
-
درجة 0
هذه الدرجة من سرطان الميلانوم تدعى الميلانوم الموضعي، في هذه الدرجة يقتصر انتشار الورم السرطاني على طبقة الجلد الخارجية ولم يبدأ بالتفشي بعد. يتضمن العلاج في هذه المرحلة استئصالًا جراحيًا للمنطقة المصابة فقط لا أكثر. اكتشاف السرطان ومعالجته في هذه المرحلة يضمن أفضل فرصة للشفاء العاجل والكامل.
-
الدرجات I حتى IV
هذه الدرجات تشير إلى سرطان مغير (Invasive) ذي قدرة على الانتشار إلى مناطق أخرى في الجسم، فالسرطان من الدرجة I هو ورم صغير وموضعي وفرص الشفاء منه جيدة، ولكن كلما كانت الدرجة أعلى تقل فرص الشفاء التام من المرض.
-
السرطان من الدرجة IV
هو سرطان انتشر في داخل طبقات الجلد الداخلية وإلى أعضاء أخرى، مثل: الرئتين، والكبد، والعظام، وبالرغم من عدم إمكانية القضاء على السرطان في هذه المرحلة، إلا أن المعالجة الإشعاعية، والمعالجة البيولوجية، والعلاجات التجريبية يمكنها أن تساعد في تخفيف أعراض المرض.
علاج الورم الميلانيني
تشمل أبرز طرق العلاج ما يأتي:
1. علاج الميلانوم في المراحل المبكرة
أفضل علاج لسرطان الميلانوم في مراحله المبكرة هو الاستئصال الجراحي، حيث يمكن استئصال الأورام الميلانينية الدقيقة كليًا من خلال إجراء الخزعة.
وفي هذه الحالة لا يتطلب سرطان الميلانوم أي علاج إضافي، ولكن إذا كان السرطان أكثر انتشارًا فسيقوم الطبيب الجراح باستئصال الورم بالإضافة إلى النسيج الجلدي المعافى المحيط بالورم والنسيج الجلدي الموجود تحته، في معظم الحالات يقضي هذا الإجراء على السرطان بشكل كامل.
في الماضي كانت العملية الجراحية لاستئصال الأورام الأكثر انتشارًا والتي ما زالت في مراحلها المبكرة، تشمل قطع الورم وإزالته بالإضافة إلى إزالة حواف واسعة جدًا من الجلد المعافى المحيط بالورم.
هذا الإجراء يتطلب عادةً القيام بزرع جلد، وهو إجراء يقوم الجراح خلاله بإزالة قطعة جلد من منطقة أخرى في الجسم وزرعها بديلًا للجلد المستأصل أثناء إزالة الورم، لكن إزالة حواف ضيقة من أنسجة الجلد المعافاة المحيطة بالميلانوم المنتشر أثبتت نفسها كعلاج فعال بقدر فعالية الاستئصال واسع النطاق، إضافةً إلى أنه يلغي الحاجة إلى زرع جلد.
2. علاج الميلانوم المنتشر إلى أعضاء غير الجلد
في حال انتشر الميلانوم إلى أعضاء أخرى غير الجلد، فإن إمكانيات العلاج تشمل:
- الاستئصال الجراحي.
- المعالجة الكيميائية.
- المعالجة الإشعاعية بالأشعة.
- المعالجة البيولوجية.
الوقاية من الورم الميلانيني
تشمل التدابير الآتية طرق الوقاية:
- تجنب التعرض للشمس في الساعات ما بين العاشرة صباحًا والرابعة بعد الظهر.
- استخدام الكريم الواقي من الأشعة على مدار كل أيام السنة.
- الحصول على أقصى درجة من الحماية حيث ينبغي استخدام الكريم الواقي لنحو عشرين دقيقة حتى ساعة واحدة قبل التعرض للشمس، ثم دهن الكريم الواقي مرة أخرى كل ساعتين خلال ساعات النهار.
- الحرص على دهن الكريم الواقي مرة أخرى بعد الدخول إلى المياه وبعد ممارسة الرياضة، والاهتمام بدهن الكريم الواقي على بشرة الأطفال قبل خروجهم إلى الهواء الطلق والاهتمام بتعليم الأطفال والمراهقين كيفية استخدام الكريم الواقي بهدف حماية أنفسهم.
- الحرص على وجود عبوة كريم واقي من الأشعة في السيارة، وفي صندوق أدوات الحديقة وفي حقيبة الرياضة وما شابه.
- ارتداء ملابس واقية من أشعة الشمس.
- الوعي للأدوية التي تزيد من الحساسية للشمس.
- فحص الجلد بين الحين والآخر وإبلاغ الطبيب عن أي تغيير تتم ملاحظته.
- الحرص على الخضوع لفحوصات منتظمة للجلد في عيادة الطبيب.
- تجنب التعرض غير الضروري لأشعة الشمس قد يساعد في منع تتطور الميلانوم، كما ينبغي الانتباه واليقظة لعلامات التحذير من سرطان الجلد لضمان الكشف المبكر قدر الإمكان عن التغيرات السرطانية الحاصلة في الجلد؛ سعيًا إلى معالجة الأورام قبل انتشارها حيث بالإمكان معالجة سرطان الجلد من نوع الميلانوم بنجاح إذا تم الكشف عنه في مراحله المبكرة.