البهاق
Vitiligo
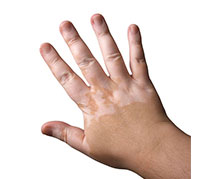
هو مرض مكتسب عَرَضُه الوحيد بقع فاتحة اللون على الجلد، حيث أن نسبة انتشار المرض هي 1% بين مجموع السكان في جميع أنحاء العالم دون علاقة لأصل أو لجنس، يبدأ المرض لدى أكثر من 50% من المصابين قبل عمر 20 سنة.
عُرِفَ المرض منذ سنة 1000 قبل الميلاد من الحضارة الهندية والبوذية حيث كان هناك تحفظ في كل الحضارات من حاملي المرض، وفي الغالب كان يتم نفيهم خارج المجموعة السكانية، حيث يكون سبب الإصابات تضررًا بالخلايا الميلانينية (Melanocytes) المنتجة للميلانين والتي هي مادة اللون في الجلد حيث يكون هناك نقص بالميلانين بسبب نقص الخلايا الميلانينية.
إن النظرية المقبولة لتفسير مرض البهاق هي كون سبب المرض متعلقًا بعملية مناعة ذاتية؛ وذلك لترافق المرض مع العديد من الأمراض الأخرى ذات الخلفية المناعية الذاتية.
يكون البهاق أكثر وضوحًا لدى أصحاب الجلد الغامق وذلك بسبب تباين الألوان، يبدأ البهاق بشكل عام في منطقة مكشوفة من الجسم بعد التعرض للشمس في الربيع أو لإصابة، حيث تختلف الإصابات في حجمها لتتفاوت بين مساحات صغيرة وقليلة إلى مساحات واسعة.
لا يصاحب البهاق أي اضطراب آخر لكنه من الشائع حدوثه نتيجة اضطراب انفعالي، لا يوجد إثبات على أن البهاق يعود إلى عامل نفسي كما أنه لا يوجد أي أساس للافتراض بأن البهاق يترافق مع عملية خبيثة أي سرطانية كامنة.
أعراض البهاق

قد تظهر أعراض البهاق في أي مكان في الجسم، ولكنها في الغالب تظهر في بداية المرض في محجر العين وفي الركب، أو قد تظهر في مناطق احتكاك أخرى، ويكون انتشارها عادةً متماثلًا، يمكن توضيح ذلك من خلال النقاط الآتية:
- ظهور هالة فاتحة اللون حول الشامة في الجسم، وتظهر أعراض البهاق المميّزة عند تزايد هذه الهالات.
- ظهور البهاق بشكل أوضح في الوجه وعلى ظهر اليد، وعند التقدم في العمر تكون الإصابة ثابتة لفترة معينة وتتقدم ببطء مع الوقت، ولكنها تبقى أحيانًا إصابة موضعية، أو موجودة في مناطق عدة.
- فقدان رقعة للون الجلد، والذي يظهر عادةً على اليدين والوجه والمناطق المحيطة بفتحات الجسم والأعضاء التناسلية.
- التبييض المبكر أو الشيب لشعر فروة الرأس أو الرموش أو الحاجبين أو اللحية.
- فقدان اللون في الأنسجة التي تبطن داخل الفم والأنف.
- بقع فاتحة اللون تميل للأبيض كالحليب.
أسباب وعوامل خطر البهاق
في الآتي توضيح لأبرز أسباب وعوامل خطر البهاق:
1. أسباب البهاق
على الرغم من أن أسباب البهاق غير مفهومة تمامًا، إلا أن هناك عددًا من الأسباب المحتملة والتي قد تشمل الآتي:
- اضطراب المناعة الذاتية: قد يطور الجهاز المناعي للشخص المصاب أجسامًا مضادة تدمر الخلايا الصباغية.
- عوامل وراثية: بعض العوامل التي قد تزيد من فرصة الإصابة بالبهاق يمكن أن تكون موروثة، حيث حوالي 30% من حالات البهاق وراثية.
- العوامل العصبية: يمكن إطلاق مادة سامة للخلايا الصباغية عند النهايات العصبية في الجلد.
- التدمير الذاتي: يتسبب خلل في الخلايا الصباغية في تدمير نفسها.
قد يحدث البهاق أيضًا بسبب أحداث معينة، مثل: الإجهاد البدني أو العاطفي؛ نظرًا لأنه لا يبدو أن أيًا من التفسيرات يفسر الحالة تمامًا، فمن المحتمل أن مجموعة من هذه العوامل مسؤولة عن البهاق.
2. عوامل خطر الإصابة بالبهاق
تشمل أبرز عوامل الخطر ما يأتي:
- إصابة أحد أفراد العائلة بالمرض.
- وجود تاريخ عائلي لأمراض المناعة الذاتية الأخرى مثلًا إذا كان أحد والديك مصابًا بفقر الدم الخبيث والتي هي حالة من أمراض المناعة الذاتية قد يؤثر هذا على زيادة فرصة إصابتك بالبهاق.
- وجود حالة أخرى من أمراض المناعة الذاتية.
- الإصابة بسرطان الجلد، أو سرطان الغدد الليمفاوية اللاهودجكين.
- وجود تغيرات معينة في الجينات المعروفة بأنها مرتبطة بالبهاق.
مضاعفات البهاق
لا يتطور البهاق إلى أمراض أخرى، ولكن الأشخاص المصابون بهذه الحالة هم أكثر عرضة للإصابة بما يأتي:
- حروق الشمس المؤلمة.
- فقدان السمع.
- تغييرات في الرؤية وإنتاج الدموع.
- ضائقة اجتماعية أو نفسية.
- ضربة شمس.
- مشكلات العين.
من المرجح أن يٌعاني الشخص المصاب بالبهاق من اضطراب آخر في المناعة الذاتية، مثل: مشكلات الغدة الدرقية، أو مرض أديسون، أو التهاب الغدة الدرقية، أو داء السكري من النوع الأول، أو فقر الدم الخبيث، حيث لا يُعاني معظم المصابين بالبهاق من هذه الحالات، ولكن يمكن إجراء الاختبارات لاستبعادها.
تشخيص البهاق
تشمل أبرز طرق التشخيص ما يأتي:
1. الفحص السريري
عادةً يكون للبهاق تشخيصًا سريريًا ولا يلزم إجراء اختبارات للتشخيص، حيث يمكن رؤية البقع البيضاء بسهولة أكبر تحت فحص المصباح الخشبي والضوء الأسود الذي يُظهر تنظير الجلد بشكل مميز توهجًا أبيض.
2. أخذ خزعة من الجلد
قد يوصى أحيانًا بأخذ خزعة من الجلد وخاصةً في البهاق المبكر أو الالتهابي عند ملاحظة ارتشاح لمفاوي، فالخلايا الصباغية وصبغة البشرة غائبة في بقع البهاق.
3. إجراء اختبارات دم
قد يتم ترتيب اختبارات الدم لتقييم أمراض المناعة الذاتية المحتملة الأخرى أو المتلازمات متعددة الغدد، مثل: وظيفة الغدة الدرقية، ومستويات فيتامين ب12.
4. إجراء صور تشخيصية
الصور السريرية مفيدة لتوثيق مدى انتشار البهاق في المراقبة، حيث قد يتم ترتيب الصور الرقمية التسلسلية عند المتابعة، ويمكن قياس مدى انتشار البهاق حسب مساحة سطح الجسم المصابة بزوال التصبغ.
علاج البهاق
تشمل أبرز العلاجات ما يأتي:
1. العلاج الدوائي
لا يوجد دواء يمكنه إيقاف عملية البهاق، لكن بعض الأدوية عند استخدامها بمفردها أو مع العلاج بالضوء التي يمكن أن تساعد في استعادة بعض لون البشرة، وتشمل أبرز العلاجات الدوائية ما يأتي:
-
الأدوية التي تتحكم في علاج الالتهاب
قد يؤدي تطبيق كريم كورتيكوستيرويد (Corticosteroid) على الجلد المصاب إلى عودة اللون، حيث يكون هذا أكثر فاعلية عندما يكون البهاق لا يزال في مراحله المبكرة.
هذا النوع من الكريم فعال وسهل الاستخدام، ولكن قد لا تلاحظ تغيرات في لون بشرتك لعدة أشهر، وتشمل الآثار الجانبية المحتملة ترقق الجلد أو ظهور خطوط على الجلد.
-
الأدوية التي تؤثر على جهاز المناعة
قد تكون مراهم مثبطات الكالسينيورين (Calcineurin inhibitor) مثل: تاكروليموس (Tacrolimus) أو بيميكروليموس (Pimecrolimus) فعال للأشخاص الذين يعانون من مناطق صغيرة من التصبغ وخاصةً على الوجه والرقبة.
لكن حذرت إدارة الغذاء والدواء الأمريكية من وجود صلة محتملة بين هذه الأدوية وسرطان الغدد الليمفاوية وسرطان الجلد.
2. الإجراءات الطبية
تشمل أبرز الإجراءات الطبية ما يأتي:
-
العلاج بالضوء
ثبت أن العلاج بالضوء بالأشعة فوق البنفسجية ضيقة النطاق حيث يوقف أو يبطئ تطور البهاق النشط، قد يكون أكثر فعالية عند استخدامه مع الكورتيكوستيرويدات أو مثبطات الكالسينيورين.
-
العلاج المركب بين السورالين والعلاج بالضوء
يجمع هذا العلاج بين مادة مشتقة من النباتات تسمى سورالين (Psoralen) مع العلاج الكيميائي بالضوء لإعادة اللون إلى بقع الضوء، وبعد تناول السورالين عن طريق الفم أو وضعه على الجلد المصاب فإنك تتعرض للأشعة فوق البنفسجية.
هذا الأسلوب على الرغم من فعاليته، يصعب التحكم به وقد تم استبداله في العديد من الممارسات بعلاج الأشعة فوق البنفسجية ضيقة النطاق.
-
إزالة اللون التصبغ
قد يكون هذا العلاج خيارًا إذا كان البهاق منتشرًا ولم تنجح العلاجات الأخرى، يتم تطبيق عامل إزالة الصباغ على المناطق غير المصابة من الجلد، حيث يؤدي ذلك إلى تفتيح البشرة تدريجيًا بحيث تمتزج مع المناطق التي تغير لونها.
يتم العلاج مرة أو مرتين يوميًا لمدة تسعة أشهر أو أكثر.
3. العمليات الجراحية
تشمل أبرز العمليات الجراحية ما يأتي:
-
ترقيع الجلد
في هذا الإجراء ينقل طبيبك أقسامًا صغيرة جدًا من جلدك الصحي المصطبغ إلى مناطق فقدت الصبغة، يستخدم هذا الإجراء أحيانًا إذا كان لديك بقع صغيرة من البهاق.
تشمل المخاطر المحتملة: العدوى، والتندب، واللون المتقطع، وفشل المنطقة في إعادة التلوين.
-
الترقيع بالبثور
في هذا الإجراء يقوم طبيبك بإنشاء بثور على جلدك المصطبغ عن طريق الشفط، ثم يقوم بعد ذلك بزرع قمم البثور في الجلد المتغير اللون.
تشمل المخاطر المحتملة: التندب، وفشل المنطقة في إعادة التلوين، وقد يؤدي تلف الجلد الناجم عن الشفط إلى ظهور بقعة أخرى من البهاق.
-
زرع المعلق الخلوي
في هذا الإجراء يأخذ طبيبك بعض الأنسجة من جلدك المصطبغ، ويضع الخلايا في محلول ثم يزرعها في المنطقة المصابة، تبدأ نتائج عملية إعادة التصبغ في الظهور في غضون أربعة أسابيع.
تشمل المخاطر المحتملة: التندب، والعدوى، وتفاوت لون البشرة.
الوقاية من البهاق
بما أنه لا أحد يعرف على وجه اليقين ما الذي يسبب البهاق فلا أحد يستطيع أن يخبرك بكيفية الوقاية منه، لكن يجب ممارسة عادات التعرض الآمن للشمس والعناية الجيدة بالبشرة.
الأنواع الشائعة
تشمل أبرز أنواع البهاق ما يأتي:
- عام: وهو النوع الأكثر شيوعًا، عندما تظهر اللطاخات في أماكن مختلفة من الجسم.
- مقطعي: يقتصر على جانب واحد من الجسم أو منطقة واحدة مثل اليدين أو الوجه.
- الغشاء المخاطي: يؤثر على الأغشية المخاطية للفم أو الأعضاء التناسلية.
- البؤري: وهو نوع نادر تتواجد فيه اللطاخات في منطقة صغيرة ولا تنتشر في نمط معين خلال عام إلى عامين.
- شعري الشكل: مما يعني أن هناك مركزًا أبيض أو عديم اللون، ثم منطقة تصبغ أفتح، ثم منطقة ذات لون طبيعي من الجلد.