زراعة الأعضاء
Organ transplantation
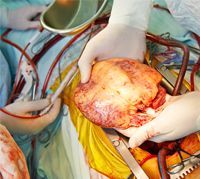
زراعة الأعضاء هي علاج حديث وهدفه استبدال الأعضاء أو الأنسجة المصابة بأعضاء أو أجزاء من أعضاء أو أنسجة سليمة.
من الممكن أن يتم نقل الزرع من قسم إلى قسم آخر في الجسم، أو من متبرع لإنسان آخر، أو من الحيوانات إلى البشر.
إن عملية زراعة الأعضاء هي عملية معقدة وصعبة جدًا، ولكنها تُعد أفضل طريقة لعلاج الفشل الوظيفي لعضو معين، فالعلاج بواسطة الزراعة يزيد من فترة بقاء المريض على قيد الحياة ويحسن من جودة حياته.
ما هي الأعضاء والأنسجة التي يمكن زراعتها؟
عمليات زراعة الاعضاء التي يتم القيام بها في يومنا هذا هي للأعضاء والأنسجة الآتية:
- الكبد.
- الكلى.
- البنكرياس.
- القلب.
- الرئتين.
- الأمعاء.
- القرنية.
- الأذن الوسطى.
- الجلد.
- العظام.
- نخاع العظم.
- صمامات القلب.
- النسيج الضام.
شاهدوا بالفيديو: زرع القرنية
قبل إجراء للجراحة
سيقوم الفريق الطبي بتقييم حالة المريض، وتحديد ما إذا كان مرشحًا مناسبًا لعملية الزراعة تبعًا لمعايير خاصة.
إذا قرر فريق الزراعة بالمستشفى أنه مرشح جيد للزراعة فسيضيفه إلى قائمة الانتظار الوطنية، وفي الواقع لا توجد طريقة لمعرفة المدة التي سينتظرها لتلقي العضو الجديد، وعندما يصبح العضو متاحًا يتم تقييم جميع المرضى في القائمة لتحديد التوافق بين الأنسجة.
خطوات الجراحة
في الواقع تختلف خطوات زراعة الأعضاء بحسب العضو المراد زراعته وغيرها من العوامل التي يقيمها الفريق الطبي.
جراحة زراعة الأعضاء تتميز بتنفيذ إجراءات معينة من أجل الحد من فترة انقطاع الدم عن العضو الذي يجب زرعه، وهذه الفترة تبدأ من وقف إمداد الدم عن العضو ونقله إلى المركز الطبي المتواجد فيه المريض الأكثر ملائمة لاستقبال هذا العضو وحتى موعد وصل هذا العضو للدورة الدموية للمريض.
بعد إجراء الجراحة
يمكن للجهاز المناعي للمتلقي رفض وتدمير العضو أو الأنسجة المزروعة، وهناك حاجة إلى الاستعمال المزمن للأدوية المثبطة لجهاز المناعة لقمع وتثبيط هذه الاستجابة المناعية، وبالتالي منع رفض الجسم للعضو المزروع وتزيد من احتمال بقائه على قيد الحياة لفترة أطول.
وتختلف العلاجات المستخدمة اعتمادًا على النسيج أو العضو الذي يتم زرعه، ومستوى التوافق بين المتبرع والمتلقي، وعوامل أخرى.