داء الليشمانيات الجلدي
Cutaneous leishmaniasis
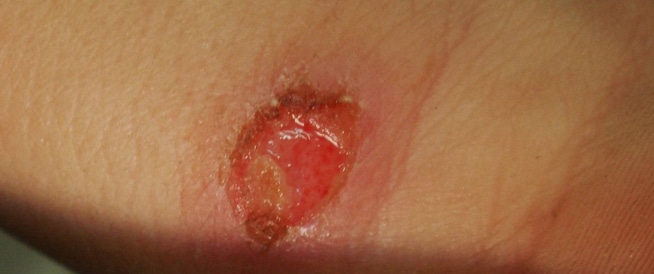
يُعد داء الليشمانيات مرضًا شائعًا جدًا في العالم على اختلاف أنواعه الباطنية والجلدية، حيث أن أكثر الأنواع انتشارًا هو داء الليشمانيات الجلدي، حيث يصيب داء الليشمانيات الجلدي الجلد ويؤدي إلى ظهور جروح متقرحة يصل قطر الواحد منها إلى بضعة سنتيمترات وتدوم لأشهر طويلة على الرغم من العلاجات المختلفة.
ينجم داء الليشمانيات الجلدي عن اختراق طفيليات أحادية الخلية من نوع الليشمانيات إلى الجلد إثر تعرض المصاب للدغة أو لسعة من أنثى ذباب الرمل من عائلة الفواصد؛ لذلك تكون المناطق المعرضة للإصابة هي مناطق الجسم التي تكون غير مغطاة عادةً، مثل: منطقة الوجه والأطراف.
الطفيل المسبب لداء الليشمانيات الجلدي هو طفيل أحادي الخلية من نوع الليشمانيات يستطيع العيش والتكاثر في داخل خلايا الجهاز المناعي التي تسمى الخلايا البلعمية (Macrophages) التابعة لجسم الكائن الثديي المضيف، كما أن بإمكانه العيش والتكاثر أيضًا في أمعاء ذبابة الرمل.
كيف تحدث العدوى؟
ينتقل الطفيل إلى الإنسان عند تعرضه للدغة من ذبابة الرمل التي تكون قد أصيبت بالعدوى عند لسعها لثديي مصاب، أي أن هنالك مثلثًا يعد مستودعًا لهذه الطفيليات في الطبيعة. الذبابة التي تقوم عن طريق اللسع بنقل الطفيل إلى الإنسان الذي يُلسع ويصاب بالعدوى، لكن لا تنتقل العدوى من إنسان إلى آخر.
تتواجد ذبابة الرمل في معظم المناطق حيث تشبه هذه الذبابة بعوضة صغيرة لا يتعدى حجمها 1 - 3 ملليمتر وتسبب لسعتها ردة فعل مماثلة للسعة البعوض.
لا يحمل معظم ذباب الرمل الطفيل وبالتالي لا تستطيع نقل العدوى حيث فقط في المناطق المصابة أي التي يعيش فيها فئران الرمل يمكن العثور على ذباب الرمل المصاب بالعدوى والذي يستطيع نقل الطفيل بواسطة اللسع، قد تتغير حدود المناطق المصابة بشكل طفيف وفقًا للتغيرات التي قد تطرأ على مجموعات فأر الرمل، لكن الإصابة بالعدوى تحدث عادةً عند تنقّل الإنسان في هذه المناطق.
أعراض داء الليشمانيات الجلدي
في الآتي توضيح لأبرز الأعراض:
1. أعراض داء الليشمانيات الجلدي
تعتمد أعراض داء الليشمانيات الجلدي على مكان ظهور الآفات، وقد تشمل ما يأتي:
- صعوبة في التنفس.
- تقرحات الجلد والتي قد تصبح قرحة جلدية تلتئم ببطء شديد.
- انسداد الأنف، وسيلان الأنف، ونزيف في الأنف.
- صعوبة البلع.
- قرح وتآكل في الفم، واللسان، واللثة، والشفتين، والأنف الداخلي.
2. أعراض العدوى الغير موضعية عند الأطفال
تشمل ما يأتي:
3. الأعراض الغير موضعية عند الكبار
قد تشمل الأعراض ما يأتي:
- عدم ارتياح في البطن.
- حمى تستمر من أسابيع لأشهر تأتي وتذهب.
- تعرق ليلي.
- بشرة رمادية ومتقشرة.
- شعر رقيق.
- فقدان الوزن.
- التعب والضعف.
- فقدان الشهية.
أسباب وعوامل خطر داء الليشمانيات الجلدي
في الآتي توضيح لأبرز أسباب وعوامل خطر الإصابة بداء الليشمانيات الجلدي:
1. أسباب الإصابة بداء الليشمانيات الجلدي
أسباب داء الليشمانيات الجلدي تعود لاختراق طفيليات أحادية الخلية من نوع الليشمانيات إلى الجلد وذلك من جراء لسعة ذبابة الرمل؛ لذلك تتركز الجروح غالبًا في المناطق المكشوفة في الجسم، مثل: منطقة الوجه والأطراف.
الطفيل المسبب للمرض هو طفيل أحادي الخلية من نوع الليشمانيات الأولي حيث يستطيع العيش والتكاثر في داخل خلايا جهاز المناعة التي تسمى خلايا البلعمة التابعة لجسم الكائن الثديي المضيف، كما أن بإمكانه العيش والتكاثر في أمعاء ذبابة الرمل أيضًا.
2. عوامل خطر الإصابة بداء الليشمانيات الجلدي
تشمل أبرز عوامل الخطر ما يأتي:
-
الظروف الاجتماعية والاقتصادية
يزيد الفقر من خطر الإصابة بداء الليشمانيات حيث قد يؤدي ضعف المساكن والظروف الصحية المنزلية مثل الافتقار إلى إدارة النفايات أو الصرف الصحي المفتوح إلى زيادة تكاثر ذبابة الرمل ووصولها إلى البشر حيث تنجذب ذبابة الرمل إلى المساكن المزدحمة؛ لأنها توفر مصدرًا جيدًا لوجبات الدم.
-
سوء التغذية
تزيد الأنظمة الغذائية التي تفتقر إلى البروتين، والطاقة، والحديد، وفيتامين أ، والزنك، من خطر انتقال العدوى إلى مرض كامل النضج.
-
التغيرات البيئية
يمكن أن يتأثر معدل الإصابة بداء الليشمانيات بالتغيرات في التحضر والتوغل البشري في مناطق الغابات.
-
تغير المناخ
داء الليشمانيات حساس للمناخ لأنه يؤثر على الإصابة بداء الليشمانيات الجلدي بعدة طرق:
- يمكن أن يكون للتغيرات في درجات الحرارة وهطول الأمطار والرطوبة تأثير قوية على نواقل المرض عن طريق تغيير توزيعها والتأثير على بقائها على قيد الحياة.
- يمكن أن يكون للتقلبات الطفيفة في درجة الحرارة تأثير عميق على الدورة التنموية لمرض الليشمانيا في ذبابة الرمل، مما يسمح بانتقال الطفيلي في مناطق لم تكن متوطنة من قبل للمرض.
- يمكن أن يؤدي الجفاف والمجاعة والفيضانات إلى نزوح جماعي وهجرة الناس إلى المناطق التي ينتقل فيها مرض الليشمانيا، وقد يؤدي سوء التغذية إلى الإضرار بمناعتهم.
مضاعفات داء الليشمانيات الجلدي
تشمل أبرز المضاعفات ما يأتي:
- النزيف.
- الالتهابات القاتلة بسبب تلف جهاز المناعة.
- تشوه الوجه.
تشخيص داء الليشمانيات الجلدي
يعتمد تشخيص داء الليشمانيات الجلدي عادةً على التاريخ والمظهر السريري للآفة حيث يُعد تاريخ السفر الشامل من الأمور التي تساعد في تشخيص المرض، حيث يمكن تأكيد التشخيص عن طريق تحديد الطفيل في:
- الخزعة أو مسحة الجلد المشقوق.
- أخذ عينة من المخاط الموجود في الأنف لتأكيد التشخيص وتحديد نوع الليشمانيا، وهو أمر مهم عندما يكون هناك خطر الإصابة بداء الليشمانيات الجلدي المخاطي.
في أكثر من 70% من الحالات يمكن أن تكشف خزعة الجلد كاملة السُمك عن الطفيل حيث يستخدم علم التشريح المرضي أيضًا في تحديد داء الليشمانيات الجلدي المخاطي وداء الليشمانيات الحشوي، يجب أيضًا إجراء تعداد الدم الكامل واختبارات وظائف الكبد في داء الليشمانيات الحشوي.
علاج داء الليشمانيات الجلدي
عند ظهور آفة واحدة من الليشمانيا تترك مكانها ندبة أي أثرًا صغيرًا لا يشكل عيبًا من الناحية الجمالية، لذلك لا توجد حاجة للعلاج وبالإمكان الانتظار حتى يزول المرض بشكل تلقائي.
عند ظهور آفات في الوجه أو آفات متعددة في الأطراف يمكن علاج داء الليشمانيات الجلدي بواسطة: مراهم تقتل الطفيل أو أدوية عن طريق الحقن إلى داخل الآفة، أو عن طريق الوريد خلال الرقود في المستشفى.
وتشمل أبرز العلاجات ما يأتي:
- باروموميسين (Paromomycin): تم تطوير مرهم يحتوي على الباروموميسين حيث تتم المعالجة بواسطة دهن المرهم فوق الآفة.
- ستيبوجلوكونات الصوديوم (Sodium Stibogluconate): يُعطى هذا الدواء عن طريق الحقن في داخل الوريد، أو في داخل العضل أو الحقن إلى داخل الآفة نفسها.
الوقاية من داء الليشمانيات الجلدي
يمكن منع العدوى عن طريق تجنب لدغات ذبابة الرمل؛ وذلك نظرًا لعدم وجود لقاحات أو أدوية حاليًا للوقاية من العدوى لذا يجب على المسافرين إلى المناطق التي ينتشر فيها داء الليشمانيات تقليل خطر تعرضهم للعض من خلال الالتزام بالإجراءات الاحترازية الآتية:
- تجنب الأنشطة الخارجية وخاصةً عند الغسق والفجر عندما تكون ذباب الرمل أكثر نشاطًا.
- ارتدِ قمصانًا بأكمام طويلة، وسراويل طويلة، وجوارب، وضع القميص في البنطال.
- ضع طارد الحشرات على الجلد المكشوف وتحت نهايات الأكمام والساق، إن أكثر المواد الطاردة فعالية هي تلك التي تحتوي على المادة الكيميائية ثنائي أثيل - ميتا - تولواميد (N، N-diethyl-meta toluamide).
- رش الملابس، وأماكن المعيشة، والنوم بما في ذلك ناموسية السرير بالمبيدات الحشرية المحتوية على البيرميثرين (Permethrin).