مرض كرون
Crohn's Disease
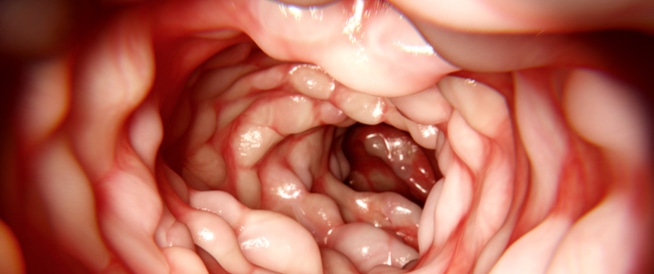
مرض كرون (Crohn's disease) عبارة عن التهاب مُزمن يُصيب الجهاز الهضمي عامّةً من الفم حتّى الفتحة الشرجيّة.
هذا الالتهاب يتفشى في جميع طبقات الجدار المعويّ بشكل غير متتابع، ويتميّز بوجود مناطق غير مُصابة سليمة وطبيعيّة، وقد تتبدّل بأخرى مصابة.
ذروة ظهور مرض كرون تكون عادةً في العقد الثالث من العمر.
أنماط مرض كرون
يتميّز مرض كرون بأربع أنماط مختلفة الطابع ومختلفة الأشكال السريريّة (Clinical forms)، وهي كالآتي:
1. الصورة الالتهابية
تظهر على شكل أوجاع في الجانب السفلي الأيمن من البطن مصحوبة بإسهال، وحُمّى، وانخفاض في الوزن.
2. الصورة الانسدادية
تتميز بالأوجاع وانتفاخ البطن بعد الأكل، والإمساك، والغثيان، والقيء، وانخفاض الوزن.
3. صورة الانثِقاب المغطّى المخفيّ
تظهر بأعراض مشابهة لتلك التي تميز التهاب الزائدة الدوديّة (Appendicitis)، أو التهاب الرتج (Diverticulitis)، ولدى نشوء ناسور (Fistula).
4. اتصال بين عروة معويّة (Intestinal loop) مع عضو آخر
عندها يشكو المريض من الإفراز من الفتحة إلى الجلد إلى المسالك البوليّة، أو المسالك الجنسيّة، وقد تظهر أيضًا علامات العدوى، ويُشير الفحص المخبري في مثل هذه الحالة إلى التهاب مزمن، حيث تترسّب الكريات الحمراء بسرعة فائقة في فحص ترسب الكريات الحمر (Esrerythrocyte sedimentation rate)، أو يحدث فقر دم، أو نقص في البروتينات.
الاضطرابات التي يُسببها المرض خارج الأمعاء
وقد يشمل داء كرون أيضًا مشاكل في أعضاء من خارج الأمعاء، مثل:
- التهاب الجلد.
- ألم في المفاصل.
- مشاكل في العينين.
- حصى الكلى.
- حصى المرارة.
- اضطرابات شتى في الكبد.
يزيد مرض كرون من خطر الإصابة بسرطان الأمعاء الغليظة، مثل: سرطان القولون، أو سرطان الأمعاء الدّقيقة.
أعراض مرض كرون
الأعراض التي تُصاحب داء كرون قد تتراوح بين المعتدلة والحادّة جدًا، وقد تظهر هذه الأعراض بصورة تدريجية بشكل مفاجئ دون سابق إنذار.
في الآتي بعض الأعراض التي تميّز داء كرون:
-
الإسهال
الالتهاب الناجم عن داء كرون يُحفز الخلايا الموجودة في المناطق المصابة في جدران الأمعاء على إفراز كميّة كبيرة جدًّا من المياه والأملاح، وبما أنه ليس باستطاعة الأمعاء امتصاص فائض السوائل المتراكمة هذه بشكل كامل يحدث الإسهال.
تُساهم التشنّجات المعويّة الحادّة أيضًا في إنتاج براز ليّن جدًّا، وفي الحالات الأقل حدة قد يكون البراز أكثر ليونة من المعتاد وبوتيرة أعلى من المعتاد، ولكن الأشخاص الذين يُعانون من داء كرون بشكل حاد قد يُعانون من ضرورة التغوط نحو 12 مرة يوميًا مما يُؤثر سلبيًا على جودة النوم وعلى الفعاليات اليوميّة.
-
أوجاع بطن وتشنّجات
الالتهاب والجروح التي تنتج قد تتسبب بانتفاخ الجدار المعوي إلى درجة تكوّن النّدوب في مواضع وجودها، وقد يُؤثر هذا سلبًا على حركة محتويات الأمعاء، مما قد يُسبب الآلام والتشنُّجات.
-
شعور غير مريح
يُسبب داء كرون في درجته المتوسطة شعورًا غير مريح يتراوح بين الخفيف والمعتدل، وكلّما كانت الحالة أكثر حدة كانت الأوجاع أكثر شدة وقد تكون مصحوبة بالغثيان والقيء.
-
دم في البراز
الغذاء الذي يتحرك عبر الأمعاء قد يتسبب بنزيف من المناطق الملتهبة، أو قد يتسبب بنزف الأمعاء ذاتها، وفي مثل هذه الحالة قد تظهر علامات الدم باللون الأحمر الفاتح على أطراف حوض المرحاض، أو باللون الأحمر القاني مع البراز، ولكن قد يكون الدم خفيًا غير مرئي.
-
التقرحات
يبدأ مرض كرون بصورة جروح صغيرة ومتفرّقة على سطح جدران الأمعاء، وفي نهاية الأمر تتحول هذه الجروح إلى تقرحات كبيرة تتغلغل عميقًا، وفي بعض الأحيان تعبر من جدران الأمعاء، وقد تظهر أيضًا قروح في الفم تُشبه في صورتها الفطريّات الفمويّة (Oral Candidiasis).
-
فقدان شهيّة وفقدان وزن
أوجاع البطن، والتشنّجات، والالتهاب في جدار الأمعاء قد تُؤثّر على وضع الشهيّة وعلى قدرة الهضم وامتصاص الغذاء.
-
نواسير وخُراج
الالتهاب المترتب عن داء كرون قد ينتقل عبر جدار الأمعاء إلى داخل أعضاء داخليّة أخرى، مثل: المثانة أو عنق الرحم فتربط فيما بينها، وهذا الاتصال يُسمّى ناسور (Fistula)، هذا الأمر قد يؤدّي أيضًا إلى تكوين خُراج (Abscess)، وهو جرح منتفخ مليء بالقيح (Pus)، ويُمكن أن ينفذ الناسور عبر الجلد.
تنتشر النواسير بشكل خاص في منطقة الفتحة الشرجيّة وعندها يُسَمّى ناسور العِجان (Perineum Fistula).
-
أعراض أخرى
قد يُعاني المصابون بمرض كرون بدرجة متقدّمة من الأعراض الآتية:
- الحُمّى.
- التعب.
- التهاب المفاصل.
- التهاب العينين.
- مشاكل في الجلد.
- التهاب في الكبد أو في القنوات الصفراوية.
- تأخر في النموّ ومعيقات في التطوّر الجنسي عند الأطفال المصابون.
يختلف مسار داء كرون من شخص لآخر، وقد تكون هنالك فترات طويلة خالية من أي أعراض، أو فترات أخرى متكرّرة من آلام البطن والإسهال التي قد يُصاحبها في بعض الأحيان حُمّى أو نَزيف.
أسباب وعوامل خطر مرض كرون
لا يوجد سبب واضح حتى الآن لتجدّد الالتهاب في إطار داء كرون، والباحثون ليسوا واثقين من أن الضغط النفسي، أو التغذية هما المسؤولان الرئيسيان على الرغم من أن كلا السّببين قد يزيد من حدّة أعراض داء كرون.
أسباب الإصابة بمرض كرون
في الآتي أهم الأسباب المتوقعة للإصابة بمرض كرون:
- ردود فعل الجهاز المناعيّ
من المحتمل جدًا أن فيروس معين أو جرثومة هما المسبب لمرض كرون، فعندما يُحاول الجهاز المناعيّ (Immune system) التّصدّي لغزو الكائنات بدائية النوى (Prokaryote) يتمثل رد الفعل في حدوث التهاب في الجهاز الهضمي، قد يكون الكائن بدائيّ النواة المُسَبِّب لتطوّر المرض هو أحد نظائر بكتيرية السل (mycobacterium avium subspecies paratuberculosis - MAP)، وهو نوع من الجراثيم يتسبب بأمراض معويّة لدى الأبقار بالأساس.
وقد وجد الباحثون أن هذه الجرثومة محمولة في دم أغلبية المصابين بمرض كرون، كما أنّها متواجدة لدى المصابين بالتهاب القولون التقرّحي (ulcerative colitis)، ولكن ليس هنالك دليل قاطع حتى الآن على أن هذه الجرثومة هي المسبب لمرض كرون، ويعتقد بعض الباحثين بأن خللًا وراثيًا معيّنًا يستثير ردة فعل شاذة تجاه الجرثومة لدى أشخاص معيّنين.
ويعتقد غالبية الباحثين بأن الأشخاص المصابين بمرض كرون يُصابون به نتيجة لرد الفعل الخاطئة التي يصدرها جهازهم المناعي لنوع معيّن من الجراثيم الموجودة بشكل دائم في الأمعاء.
-
أسباب وراثية
حوالي 20% من المصابين بمرض كرون لديهم آباء، أو أخوة، أو أبناء مصابون بمرض كرون أيضًا، وقد تبين حصول طفرة (Mutation) في الجين المسمى نود 2 (NOD2 / CARD15) لدى غالبية المصابين، وهو العامل المسؤول عن ظهور الأعراض الأولية في عمر مبكّر، إضافةً إلى احتمال كبير لمعاودة ظهور المرض بعد العلاج الجراحي، ويُواصل الباحثون بحث التغيرات الوراثية التي تحصل والتي يحتمل أن تكون المسؤولة عن نشوء مرض كرون.
عوامل تزيد خطر الإصابة بداء كرون
مرض كرون يُصيب الرجال والنساء على حدٍّ سواء، وعوامل الخطر تشمل:
-
السنّ
قد يظهر مرض كرون في مختلف المراحل العمرية، لكن الراجح أن يبدأ ظهور الأعراض الأولية في سن مبكّر، ويتم تشخيص معظم المصابين في المرحلة العمريّة بين 20 - 30 عامًا.
-
الأصل الإثنيّ
على الرغم من أن الأشخاص ذوي الأصول البيضاء هم الأكثر احتمالًا للإصابة بمرض كرون، إلّا أن داء كرون قد يظهر لدى سائر المجموعات الإثنيّة أيضًا.
-
التاريخ العائلي
خطر الإصابة بمرض كرون يكون أكبر عند الأشخاص الذين لديهم قريب من الدرجة الأولى مصاب بمرض كرون، حيث أن الشقيق المصاب بمرض كرون يزيد من احتمالات الإصابة 30 ضعفًا.
-
مكان السكن
السكن لفترة طويلة في منطقة مَدَنيّة، أو على مقربة من منطقة صناعيّة يزيد من احتمالات الإصابة بمرض كرون، وبما أنّ هذا المرض أكثر انتشارًا بين سكّان المدن الكبيرة والمناطق الصناعية، فقد يُعد هذا مؤشّرًا على أن العامل البيئيّ هو أحد العوامل المسببة لداء كرون.
كما أن الأشخاص الذين يقطنون في النصف الشمالي من الكرة الأرضيّة هم أكثر عرضة للإصابة بداء كرون، من قاطني المناطق الأخرى.
-
التغذية
الأغذية الغنية بالدهون، أو الأغذية المُصّنّعَة (Processed food) قد تكون بدورها عاملًا مؤثّرًا إضافيًا.
-
التدخين
المدخنون هم أكثر عرضة للإصابة بمرض كرون من غير المدخّنين، كما أن العلاجات لدى المرضى المدخنين تكون أقلّ فعالية بل قد تُؤدي إلى تفاقم مرض كرون.
-
الأدوية
بالرغم من أن تأثيراتها لم تُثبَت تمامًا إلا أن الأبحاث تقرّ بوجود علاقة بين تناول دواء أيزوتريتينوين (Isotretinoin) وبين نشوء التهابات الأمعاء التقرحية.
مضاعفات مرض كرون
قد يؤدي مرض كرون إلى ظهور مضاعفات عديدة تشمل:
- انسداد الأمعاء.
- التقرّحات.
- النواسير.
- سوء التغذية (Malnutrition) الناتج عن النواسير الداخلية.
- التهاب النواسير الخارجية وتشكّل خراج.
- الإصابة بسرطان الأمعاء الغليظة ولكنه نادر في الغالب.
تشخيص مرض كرون
يتم تشخيص مرض كرون بواسطة ما يأتي:
- التصوير بالأشعّة السينيّة (X ray): حيث تظهر فيها نهاية الأمعاء الدقيقة ضيقة ومتقرّحة، وفي بعض الأحيان قد يظهر فيها ناسور أيضًا.
- التنظير المعويّ (Colonoscopy): يُمكن مشاهدة التقرّحات المُميّزة، وملاحظة عدم تتابع الجروح، والإصابة المميزة في الأمعاء الدقيقة الانتهائية.
- أخذ عيّنات من الأنسجة المصابة للفحص المجهري: يُمكن من خلالها مشاهدة الرُّشاحة (Filtrate) الالتهابية الحادة والمزمنة ويشمل الخلايا العملاقة (Giant cell) التي تميز المرض.
علاج مرض كرون
يتم العلاج باستخدام أحد الوسائل الآتية:
1. دواء الأمينوساليساليت (Aminosalicylate)
من المتبع البدء به عندما يكون مرض كرون لا يزال في درجة بين خفيفة وحتّى متوسّطة، ويتم تناوله فمويًا بجرعة 4 غرامات يوميًّا، وفي حال استجابة جسم المريض بصورة جيدة، يجب الاستمرار بالمعالجة (Maintenance treatment) للحفاظ على الوضع مستتبًّا بالجرعة نفسها.
أما في حال فشل هذا العلاج فينبغي الانتقال فورًا إلى العلاج بالستيرويدات (Steroids).
2. العلاج بالستيرويدات
يتم علاج مرض كرون بالستيرويدات عن طريق الفم، أو عن طريق الوريد تبعًا لخطورة المرض، وعلى ضوء التأثيرات الجانبيّة العديدة للبريدنيزولون (Prednisolone) والستيرويدات الأخرى لا تزال الأبحاث متواصلة لتطوير ستيرويد ذو تأثيرات جانبيّة أقل.
البوديسونيد (Budesonide) هو ستيرويد مصنع (Synthetic). وقد وُجد أن لدوائيّ بودزونايد 9 ملليغرام لليوم، وبريدنيزولون 40 ملليغرام يوميًا فاعلية متساوية في معالجة مرض كرون، ولكن مع تأثيرات جانبيّة أقل.
حين تفشل الستيرويدات في علاج داء كرون، أو عندما تبدأ مرحلة تّعلّق المريض بها، يتم الانتقال إلى العلاج بأدوية مُعادلة للفاعليّة المناعيّة، مثل: أزاثيوبرين (Azathioprine)، وتصل نسبة الحثّ على هَدْأة المرض (Induction of remission) إلى نحو 75% خلال 3 أشهر.
علاوةً على نجاحها في العلاج الأولي تبقى الأدوية فعالة أيضًا في الحد من جرعة الستيرويد، كما أنها فعّالة في إغلاق النواسير والمحافظة على هَدْأة المرض.
3. المضادات الحيوية
ثبت تأثير وفعالية المضادات الحيويّة في معالجة مرض كرون دون أدنى شك، فقد ثبتت فعالية مترونيدازول (Metronidazole) في علاج الإصابات حول الفتحة الشرجيّة في مرض كرون في الأمعاء الغليظة وفي المحافظة على الهَدأة بعد العملية الجراحيّة.
الجرعة المتبعة منه هي 20 ملليغرام/ كيلوغرام يوميًا، هذه الكمية غير محتملة في أوساط عدد غير قليل من المصابين جرّاء الغثيان والطعم المعدني في الفم، مما يُصعّب العلاج بهذا الدواء.
ثبت أيضًا فعالية المضادّات الحيوية من نوع سيبروفلوكساسين (Ciprofloxacin) عندما يكون المرض نشطًا في معالجة الجروح حول الفتحة الشرجيّة.
4. الأدوية الأخرى
معظم التجارب التي تبحث في تأثير وفاعلية الأدوية الجديدة الضابطة للجهاز المناعي تم إجراؤها واختبارها على مرض كرون، هذه التجارب التي تم فيها اختبار الأدوية التي تحوي معدِّلات التهاب واقية (I L - 10)، أو تلك المضادّة لمعادلات الالتهاب (anti - TNF)، وتجتذب مركز الاهتمام في السنوات الأخيرة سلسلة منشورات توثّق النجاح العلاجي الذي حققه الضدّ أحاديّ النسيلة الخـيْمـَرِيّ (Chimeric monoclonal antibody) المضاد لعامل نَخر الورم (Tumor necrosis factor - TNF)، والذي له تأثيرات بيولوجية يُمكن أن تكون لها أهمية فائقة جدًا في معالجة أمراض الأمعاء الالتهابية، مثل: إفراز المعدِّلات، وتجنيد خلايا الالتهاب، وتفعيل جهاز التخثّر، ودور في إنتاج الأورام الحبيبِية (Granulomas).
التجارب مزدوجة التعمية والخاضعة للمراقبة تدل على فعالية الضد أحاديّ لعامل نخر الورم المعطى مرة واحدة وريديًّا بجرعة 5 ملليغرام/ كيلوغرام، أو بإعطاء 3 حقن خلال عدة أسابيع، وقد يُحقق العلاج هدأة لدى المصابين بمرض كرون من النوع المقاوم للعلاج بالستيرويدات وسد النواسير.
الوقاية من مرض كرون
لا توجد طريقة لمنع حدوث داء كرون، ولكن يوجد بعض الطرق للتقليل من ظهور الأعراض، مثل:
- أكل طعام صحي، والابتعاد عن الأطعمة الغنية بالدهون.
- الإقلاع عن التدخين.
العلاجات البديلة
في الحقيقة لا يُمكن علاج مرض الكرون بالأعشاب، ولكن قد تُساعد الأعشاب الآتية في التخفيف من حدة الأعراض:
- الكركم.
- البابونج.
- نبتة الشيح.
- الألوفيرا.